

Metaanalyse zu atopischer Dermatitis: Klima und Schadstoffe +++ Temperaturtrend-definierte „Jahreszeiten“ Bei Psoriasis +++ Temperatur-Wechsel schadet +++ UV-Index und Melanom
Metaanalyse zu atopischer Dermatitis: Klima und Schadstoffe
Diese Metaanalyse adressiert die Frage, inwieweit klimatische Bedingungen (Temperatur-Extreme, Niederschlag, Luftfeuchte, Sonnenscheindauer) und Luftschadstoffe mit Prävalenz bzw. Krankheitsaktivität der atopischen Dermatitis (AD) assoziiert sind. Methodisch handelt es sich um eine systematische Evidenzsynthese mit Metaanalyse (Random-Effects) und Bewertung der Evidenzsicherheit mittels GRADE. Eingeschlossen wurden 42 Beobachtungsstudien (Erwachsene ≥ 18 Jahre). Primäre Endpunkte waren AD-Prävalenz sowie Surrogatmarker der Krankheitslast und Severity-Parameter.
Konsistent zeigte sich eine Zunahme AD-assoziierter Arztkontakte pro Anstieg klassischer Luftschadstoffe: pro +10 µg/m³ PM10 stieg das relative Risiko (RR) auf 1,008 (95%-KI 1,003–1,012; hohe Evidenzsicherheit). Für PM2,5 ergab sich RR 1,013 (95%-KI 0,999–1,027; moderat), für SO2 RR 1,029 (95%-KI 1,020 –1,039; hoch) und für NO2 RR 1,014 (95%-KI 0,999–1,030; moderat). Neben Luftschadstoffen waren Temperatur-Extreme (Hitze wie Kälte) mit einer erhöhten AD-bezogenen Inanspruchnahme assoziiert.
Fazit: Die Arbeit stützt ein „Exposom“-Paradigma: Klimavariabilität und Luftschadstoffe wirken als externe Stressoren, die Barrierefunktion und Typ-2-Inflammation aggravieren können. Hauptsächliche Limitation bleibt die Heterogenität der Studien (Expositionsmessung, Endpunkte).
Park M et al., JAMA Dermatol 2025; 161: 828–39, doi:10.1001/jamadermatol.2025.1790
Temperaturtrend-definierte „Jahreszeiten“ Bei Psoriasis
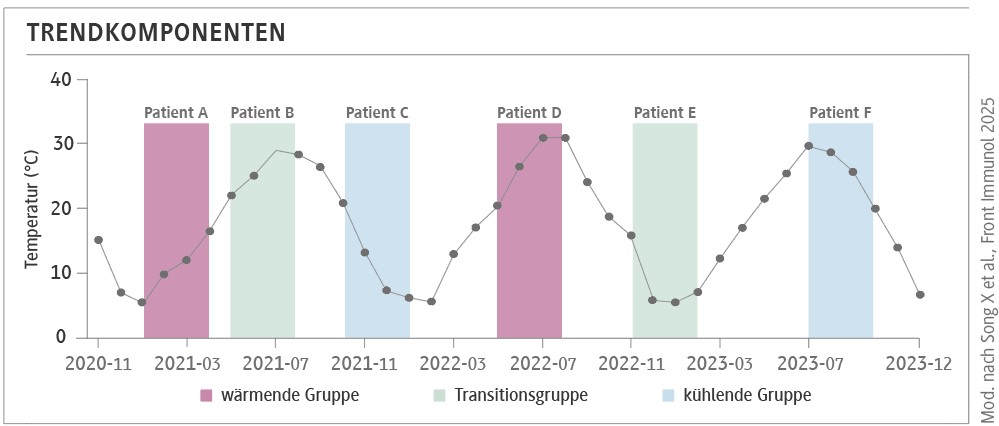
Die Studie untersucht, ob nicht nur absolute meteorologische Werte (Temperatur, UV, Feuchte), sondern dynamische Temperaturtrends („warming/transition/cooling“) das Ansprechen systemischer Psoriasistherapien modulieren. Datengrundlage war das prospektive, multizentrische Register SPEECH, das Real-World-Effektivität von Biologika (u. a. Adalimumab, Ustekinumab, Secukinumab, Ixekizumab), konventionellen Systemtherapien (Acitretin, Methotrexat) und Phototherapie erfasst.
In der 3-Monats-Analyse zeigte die „cooling“-Gruppe signifikant niedrigere Chancen auf klinische Response gegenüber „warming“: PASI 75 OR 0,70 (95%-KI 0,61–0,80; p < 0,001), PASI 90 OR 0,68 (0,59 – 0,79; p < 0,001), PGA 0/1 OR 0,65 (0,57– 0,75; p < 0,001) und DLQI-MID OR 0,86 (0,75– 0,99; p = 0,032). Die „transition“-Gruppe lag meist intermediär. Wesentlich ist, dass die Assoziationen unabhängig von mittleren (statischen) Temperatur-, UV- und Feuchtewerten während des Behandlungszeitraums bestanden – die „Trendkomponente“ fungiert damit als eigenständiger Stressor bzw. Krankheitsmodifikator.
Fazit: Die Arbeit hat unmittelbare Implikationen für Studiendesign und Versorgung: Saison-/Trend-Stratifizierung könnte Effektabschätzungen in Real-World-Analysen und klinischen Studien präzisieren; in der Praxis sind adaptive Strategien (Monitoring, Eskalationsbereitschaft) in „abkühlenden“ Perioden plausibel. Limitationen betreffen Generalisierbarkeit (subtropisches Monsunklima Shanghai), nicht-randomisierte Therapiezuweisung und Fokus auf Kurzzeitendpunkte (2–3 Monate).
Song X et al., Front Immunol 2025; 16: 1641225, doi:10.3389/fimmu.2025.1641225
Temperatur-Wechsel schadet
Diese experimentelle Studie adressiert, wie wiederholte Schwankungen der Umgebungstemperatur die kutane Barriereintegrität beeinflusst. Probanden und Probandinnen wurden wiederholten Temperaturwechseln ausgesetzt (z. B. 25 °C, 10 °C, 35 °C über definierte Zeitfenster) und objektive Barriereparameter (transepidermaler Waserverlust TEWL, Hautfeuchtigkeit, pH-Wert) und inflammatorische Marker im Hautoberflächenfilm wurden vor und nach Exposition gemessen. Parallel wurde eine Kontrollgruppe unter konstant temperierten Bedingungen untersucht. Wiederholte Temperaturfluktuationen führten zu einem signifikanten Anstieg des TEWL im Vergleich zur Kontrollgruppe, was auf eine gestörte Barrierefunktion hindeutet. Barriereveränderungen persistierten über mehrere Tage nach Exposition, was auf mangelnde Kompensationsmechanismen hindeutet. Hautoberflächenmarkern zufolge kam es zu einer milden proinflammatorischen Aktivierung.
Fazit: Diese Studie liefert die ersten kontrollierten experimentellen Daten zur Wirkung von Temperaturfluktuationen auf die menschliche Hautbarriere. Die Befunde unterstützen ein mechanistisches Modell, wonach Barriereinsuffizienz und „low-grade“-Entzündung durch sich schnell ändernde thermische Expositionen vermittelt werden.
Hui-Beckman JW et al., J Investig Dermatol 2025; 145: 2626–8, doi: 10.1016/j.jid.2025.02.154
UV-Index und Melanom
Die Studie quantifiziert Zusammenhänge zwischen sich verändernder bodennaher UV-Strahlung und Inzidenz des malignen Melanoms (MM) über den Zeitraum 1990 –2021. Global zeigte sich ein allgemeiner Anstieg der UV-Strahlung mit deutlichen regionalen Disparitäten. Besonders hohe relative Risiken bzw. starke Assoziationen zwischen UV-Zunahme und MM-Inzidenz wurden für Nordafrika/Nahost sowie Europa berichtet; auf Länderebene zeigten 49 Länder signifikante Zusammenhänge.
Fazit: Für Europa ergab die Subgruppenanalyse, dass UV-Strahlung das Melanomrisiko über Geschlechter und Altersgruppen > 15 Jahre hinweg erhöht, mit ausgeprägter Vulnerabilität bei Männern und insbesondere bei Hochaltrigen (> 85 Jahre).
Feng F et al., Sci Rep 2025; 15: 39300, doi:10.1038/s41598-025-23066-z
Bildnachweis: Jobalou (iStockphoto)