

Die Anwendung von Biologika hat die Therapie der Psoriasis vulgaris revolutioniert. Dabei reicht die Bedeutung dieser Wirkstoffe über die dauerhafte Verbesserung des Hautbildes bis hin zur Erscheinungsfreiheit. Biosimilars können dabei deutlich günstigere Therapiealternativen darstellen.
Die Behandlung der Psoriasis stellt über die Verbesserung des Hautbilds hinaus auch eine präventive Maßnahme hinsichtlich der vielfältigen Komorbiditäten bei Psoriasis dar. In erster Linie handelt es sich um kardiovaskuläre Erkrankungen wie KHK und Myokardinfarkt, Stoffwechselerkrankungen wie Diabetes mellitus, chronisch-entzündliche Darmerkrankungen wie Morbus Crohn sowie psychiatrische Erkrankungen wie Depression.
Die erfolgreiche Behandlung verbessert ganz erheblich die Lebensqualität der Patientinnen und Patienten, die durch die Psoriasis extrem belastet ist. Einige Biologika sind auch in der Behandlung und Prävention der irreversiblen Arthritis psoriatica zugelassen und erfolgreich. Gerade die IL-23- bzw. IL-12/23-Inhibitoren und die IL-17-Inhibitoren gelten dabei auch auf lange Sicht als wirksam und gut verträglich.
Ein Problem in der Praxis sind die immer noch hohen Kosten der Originalpräparate. Biosimilars stellen deutlich günstigere Therapiealternativen dar. Biosimilars sind dem Originalpräparat ähnlich, aber nicht identisch, da sie unter anderem durch andere Zelllinien und andere Herstellungsprozesse generiert werden. Der folgende Fallbericht schildert den erfolgreichen Einsatz des Ustekinumab-Biosimilars Yesintek® mit Firstline-Zulassung für die Behandlung von Patienten und Patientinnen mit Psoriasis vulgaris (Pso) und Psoriasis-Arthritis (PsoA).
Anamnese
Bei einem 29-jährigen Patienten kam es vor 6 Jahren zur Erstmanifestation einer Psoriasis vulgaris. Initiale Lokaltherapie mit Betamethason erzielte nur geringfügigen Rückgang der Entzündung der Hauterscheinung, die längerfristige Anwendung von Calcipotriol in Monotherapie war nicht erfolgreich. Wegen Progredienz der Hauterscheinungen kam es zu einem dermatologisch-stationären Aufenthalt mit intensivierter Lokaltherapie und PUVA-Lichttherapie mit leichter Besserung des Hautbefundes.
Wegen einer neu auftretenden Gelenksymptomatik wurde zunächst mit Apremilast ohne Erfolg behandelt. Bei anhaltenden Gelenkbeschwerden war der Patient schließlich rheumatologisch vorstellig und es erfolgte die Therapieumstellung auf Methotrexat (MTX). Unter MTX zeigte sich ein Rückgang der Gelenkschmerzen, aber nur geringe Hautbesserung. Schließlich musste MTX wegen Unverträglichkeit und Blutbilddepletion nach 2 Monaten abgesetzt werden.
Aus beruflichen Gründen war der Patient inzwischen ins Berliner Umland umgezogen. Im Zuge der allgemeinen Hautarzt-Terminproblematik blieb er nun mehrere Monate unversorgt und therapierte sich von Zeit zu Zeit mit externem Steroid. Derzeit ist der ausgeprägte Hautbefall mit PASI 49 bei eher geringer Gelenkschmerzsymptomatik vordergründig ursächlich für einen sehr hohen Leidensdruck. Als Automobil-Fachverkäufer steht er im direkten Publikumsverkehr. Familienanamnestisch ist eine Schuppenflechte mütterlicherseits bekannt. Ein beginnender arterieller Hypertonus wird mit Candesartan behandelt.
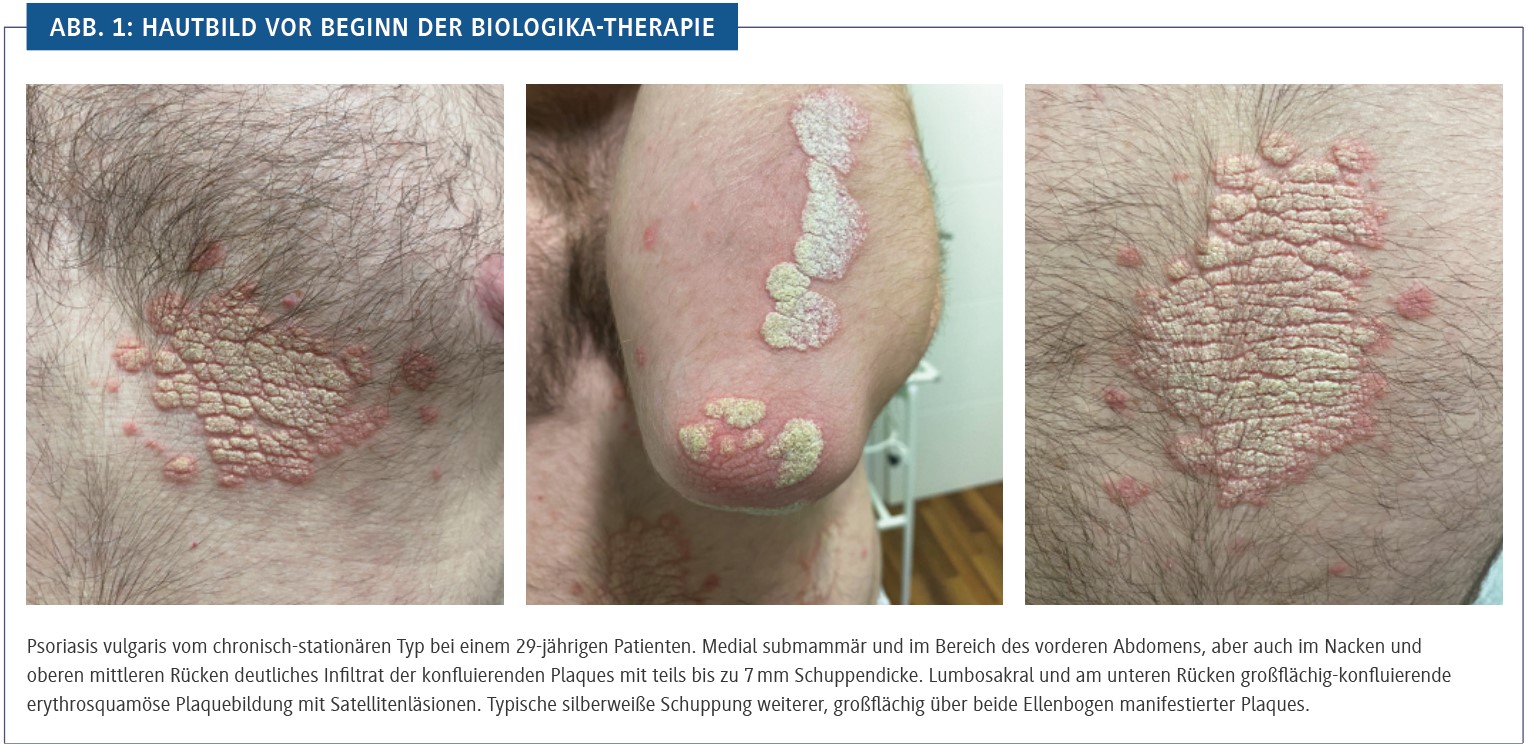
Hautbefund
An Stamm, Extremitäten, Stirn und Kapillitium finden sich großflächig erythrosquamöse Plaques mit groblammelärer gelblich-weißer Schuppung. Neben der Manifestation in den typischen Prädilektionen von Extremitätenstreckseiten, Sakralregion, Haaransatz und Stirn war auch eine ausgeprägte Beteiligung der vorderen und hinteren Schweißrinne, also der seborrhoischen Areale, auffällig. Die Hände und insbesondere Fingergelenke waren unauffällig, eine leichte Schmerzhaftigkeit wurde in Ellenbögen und Knien angegeben (Abb. 1).
Labordiagnostik
Paraklinik (SI-Einheiten): CRP 11 (< 5), ALAT 1,22 (< 0,83), ASAT 1,99 (< 0,83), GGT 3,63 (0,18–0,98), Chol 7,12 (< 5,0), LDL +, HDL 0,94 (> 1,2), TG 2,67 (< 1,7), Hsr 533 (214–488), HbA1c 6 % (< 5,7 %). BB, Diff.-BB, übriges Routinelabor unauffällig. HLA-B27 positiv.
Infektionslabor: Serum: HIV1/2 negativ, Hepatitis A, B, C Serologie negativ, Quantiferontest (Tbc) negativ.
Sonografie Abdomen: Steatosis hepatis, sonst unauffällige Organbefunde.
Röntgen Skelett: Hände, Knie, Ellenbogen bds. mit jeweils unauffälligen knöchernen Befunden.
Therapie und Verlauf
In Korrelation von Anamnese und klinischem Befund war die Blickdiagnose einer Psoriasis vulgaris vom stationären Typ, also einer chronischen Plaque-Psoriasis, leicht und eindeutig zu stellen. Entsprechend der Erstmanifestation in jungem Lebensalter, bei bestehender Gelenkmanifestation und gemäß der positiven Familienanamnese war eine Typ- 1-Psoriasis wahrscheinlich.
Bis zum Erhalt der Laborergebnisse wurden zunächst über einige Tage eine Keratolyse mit 10%iger Salicylvaseline und eine Lokalbehandlung mit Calcipotriol/Betamethason verordnet, unter der es zu leichter Besserung der Hauterscheinungen kam. Die paraklinische und bildgebende Diagnostik ergab die Befunde einer gestörten Glucosetoleranz und einer Transaminasenerhöhung auf Basis einer Steatosis hepatis bei Hyperlipoproteinämie.
Entsprechend eines erhöhten BMI (29) und einer initialen arteriellen Hypertension war ein beginnendes metabolisches Syndrom zu konstatieren. Insbesondere wegen der ausgeprägten Beteiligung der vorderen und hinteren Schweißrinne und des Stirn-Haaransatzes (Seborrhiasis), aber auch hinsichtlich des Ausschlusses von Kontraindikationen für eine ggf. einzuleitende Biologikatherapie wurde eine Diagnostik bezüglich HIV, Hepatitis und Tuberkulose durchgeführt, die unauffällig ausfiel. Der positive Befund für HLA-B27 sprach einerseits für die genetische Prädisposition sowie anderseits für das erhöhte Risiko der Gelenkbeteiligung. Diese war in Anbetracht der unauffälligen Röntgendiagnostik hier bislang als Enthesiopathie ohne strukturelle Gelenkschäden einzustufen.
Aufgrund der entsprechend von PASI > 20 und DLQI > 20 als schwer einzustufenden Psoriasis mit begleitendem psoriatischem Gelenkbefall wurde für eine Behandlung mit dem Biosimilar Yesintek® entschieden. Ustekinumab, ein IL-12/23-Inhibitor, besitzt neben der Firstline-Zulassung für die Plaque-Psoriasis auch die Zulassung zur Therapie der Psoriasis arthropathica.
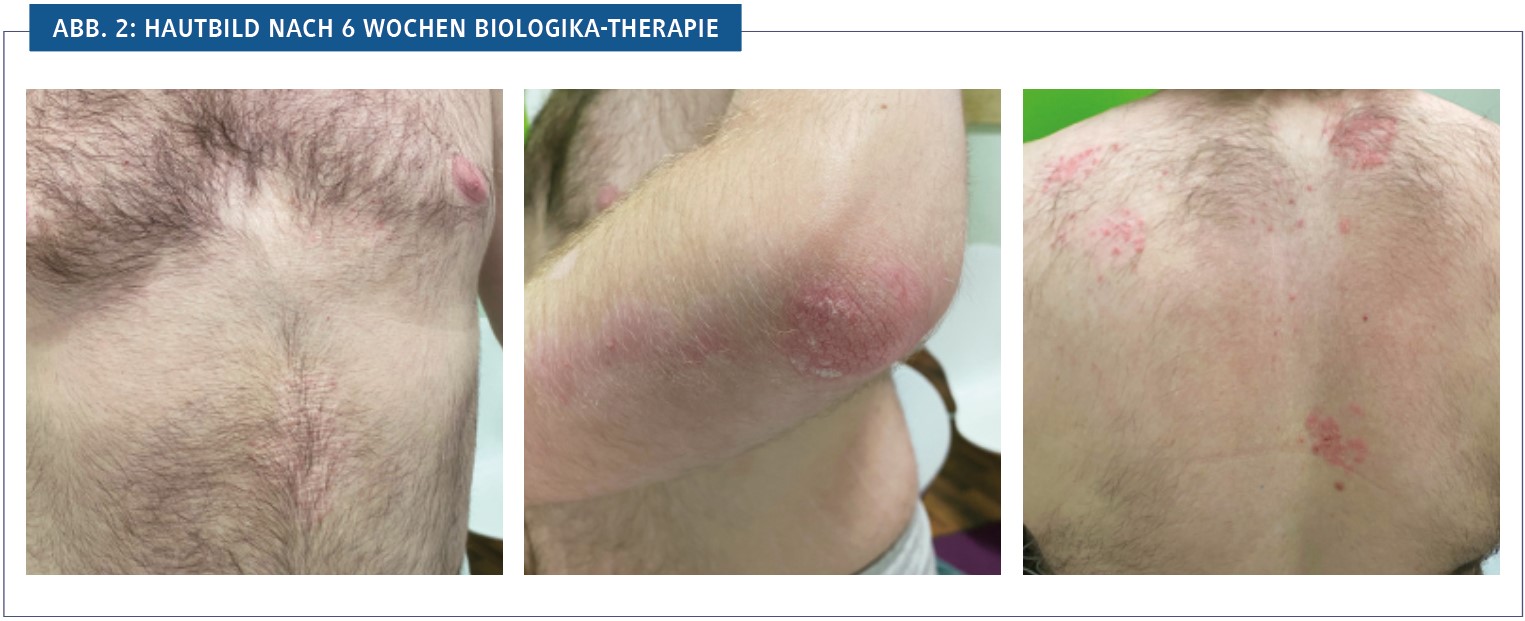
In der vorgeschriebenen Dosierung von 45 mg s. c. an Tag 1, nach 4 Wochen und dann nachfolgend alle 12 Wochen kam es im Verlauf von schon 16 Wochen zu einer deutlichen Rückläufigkeit des pathologischen Hautbefundes und zu einem Verschwinden der Arthralgien (Abb. 2).
Die bei einem Körpergewicht von 110 kg zunächst erwogene Verdopplung der Ustekinumab-Dosis war aufgrund des sehr guten Ansprechens in der Standarddosierung nicht erforderlich. Die anfangs begleitende Lokaltherapie mit Betamethason/Calcipotriol in einer wasserhaltigen Creme war nach Woche 8 nicht mehr erforderlich. Unerwünschte Wirkungen traten bei dem Patienten bislang nicht auf.

Gemäß der aktuellen S3-Leitlinie von 2025 besteht beim Vorliegen einer mittelschweren bzw. schweren Psoriasis vulgaris die klare Indikation zur systemischen antipsoriatischen Therapie. In diesem Fall umso mehr, da eine zusätzliche Gelenkbeteiligung vorlag. Aufgrund der begleitenden Komorbiditäten, insbesondere hinsichtlich kardiovaskulärer und Stoffwechsel-assoziierter Problematik, kann eine lange unbehandelte Psoriasis zu einer Reduktion der Lebenserwartung führen.
Die modernen Biologika zählen bislang zu den effektivsten antipsoriatischen Medikamenten. Dabei erweist sich der anti-IL-12/23-Antikörper Ustekinumab als effektiv und sehr gut verträglich. Gerade die seit Markteinführung 17 Jahre lange Praxiserfahrung belegt eine hohe Verträglichkeit und Sicherheit.
Mit dem im Februar 2025 in den EU-Markt eingeführten Ustekinumab-Biosimilar Yesintek® bietet sich eine preislich erheblich günstigere Therapiealternative – bei nach bisherigen Ergebnissen dem Original gleichwertiger Wirkung, Sicherheit und Verträglichkeit. Die Zulassung umfasst die Therapie von Erwachsenen und von Kindern ab 6 Jahren mit Plaque-Psoriasis sowie die Behandlung von Erwachsenen mit Psoriasis-Arthritis oder M. Crohn. Klinische Studiendaten belegen eine dem Ustekinumab-Referenzprodukt vergleichbare Sicherheit und Wirksamkeit.
Der Autor

Dr. med. Viktor Alexander Czaika
Facharzt für Dermatologie,
Venerologie und Innere Medizin
12439 Berlin
Bildnachweis: Dr. med. Viktor A. Czaika; privat