
Hitze, UV-Strahlung und Luftschadstoffe verändern die Haut zunehmend. Doch klimatische Belastungen wirken nicht nur direkt, sondern auch indirekt über psychischen Stress. Für die Dermatologie rückt damit ein Zusammenspiel in den Fokus: Psyche, Haut und Klima stehen in enger Wechselwirkung.
Der Klimawandel verändert die Bedingungen, unter denen Hauterkrankungen entstehen und verlaufen. Steigende Temperaturen, häufigere Hitzewellen, erhöhte UV-Exposition und eine zunehmende Belastung durch Luftschadstoffe wirken unmittelbar auf die Haut ein. Gleichzeitig beeinflussen diese Umweltveränderungen das psychische Befinden – ein Faktor, der den Krankheitsverlauf vieler Dermatosen maßgeblich modulieren kann [1].
Klima und Stress bringen die Haut aus dem Gleichgewicht
Als Schnittstelle zur Außenwelt ist die Haut besonders anfällig für Umweltveränderungen. Extreme Wetterereignisse nehmen infolge des Klimawandels an Häufigkeit und Intensität zu und können diverse dermatologische Folgen haben. Hitzewellen etwa begünstigen Hitzestau und Austrocknung der Haut, was zu Hitzeschäden, Exanthemen oder Verschlechterungen von Ekzemen führen kann. Umgekehrt kann extreme Kälte die Hautbarriere schwächen und Erkrankungen wie die atopische Dermatitis (Neurodermitis) aggravieren. Studien zeigen, dass sowohl ungewöhnliche Hitzeperioden als auch ungewöhnliche Kältephasen mit vermehrten Krankheitsschüben bei chronischen Hauterkrankungen einhergehen [2,3].
Der Klimawandel stellt nicht nur eine physische, sondern auch eine psychische Belastung für viele Menschen dar. Naturkatastrophen können akute psychische Traumata auslösen. Betroffene entwickeln überdurchschnittlich häufig akute Stressreaktionen, Angststörungen, Depressionen oder posttraumatische Belastungsstörungen (PTBS) [4].
Aber auch die allmählichen Veränderungen des Klimas und die ständige Bedrohung durch eine unsichere Zukunft führen bei vielen zu chronischem psychischem Stress. Der Begriff „Klimaangst” (engl. eco-anxiety) beschreibt die ausgeprägte Sorge um die ökologischen Veränderungen und deren Folgen für die eigene Existenz. Eine systematische Übersichtsarbeit aus dem Jahr 2022 ergab, dass Klimaangst mit höheren Raten von Depression, allgemeiner Angst, Stresssymptomen, Schlaflosigkeit und sogar mit der bewussten Entscheidung gegen eigene Kinder einhergehen kann [5]. Besonders betroffen sind dabei jüngere Menschen, Frauen, Bewohner einkommensschwacher Länder und generell Personen, denen Umwelt und Zukunft sehr am Herzen liegen [5]. Hier zeigt sich, dass der Klimawandel als chronischer Stressor auf die Psyche wirkt – teils direkt durch erlebte Umweltveränderungen, teils indirekt durch die abstrakte Furcht vor künftigen Krisen. Diese psychischen Belastungen können sich auch körperlich manifestieren.
Von der Klimaangst zum Symptom
Viele Betroffene von Klimaangst oder klimabedingtem Stress berichten von psychosomatischen Symptomen – und die Haut als sichtbares Organ ist hierfür ein klassisches „Ventil”. So wird zum Beispiel von vermehrtem Haarausfall, Stress-Ekzemen oder Schüben von Schuppenflechte und Nesselsucht im Zusammenhang mit psychischer Belastung berichtet.
Als neuroimmunologisch aktives Organ reagiert die Haut sensibel auf äußere und innere Stressoren. Klimatische Belastungen führen nicht nur zu einer direkten Beeinträchtigung der epidermalen Barriere, sondern gehen auch mit einer Zunahme psychischer Stressreaktionen einher. Hitzeperioden, Schlafstörungen und das Erleben klimatischer Extremereignisse fördern Stress- und Erschöpfungssymptome, die über neuroendokrine Signalwege entzündliche Prozesse der Haut verstärken.
Umweltstress und psychischer Stress lassen sich in ihrer Wirkung auf die Haut kaum trennen. Beide beeinflussen die Immunantwort und erhöhen die Vulnerabilität für entzündliche Reaktionen. Stress aktiviert die Hypothalamus-Hypophysen-Nebennieren-Achse (HPA-Achse), und die Haut ist ein zentrales Zielorgan. Adrenalin und Noradrenalin beeinflussen z. B. die Hautdurchblutung und können Juckreiz verstärken. Cortisol wirkt auf Immunzellen: Akut dämpft es zwar Entzündungen, doch bei chronisch erhöhtem Cortisolspiegel kommt es paradoxerweise zu einer Dysregulation des Immunsystems. Die Folge können vermehrte Infektanfälligkeit der Haut oder chronische Entzündungsprozesse sein [6].
Darüber hinaus besitzt die Haut ein eigenes neuroendokrines System. Keratinozyten und Hautnervenendigungen synthetisieren bei Stressfaktoren vor Ort Cortisol-ähnliche Substanzen und verschiedene Neuropeptide [6]. Beispiele für solche Haut-Neuropeptide sind Substanz P oder CRH (Corticotropin-Releasing-Hormon), welche unter Stress vermehrt freigesetzt werden und direkt Entzündungszellen in der Haut beeinflussen können. Über die „Haut-Gehirn-Achse” kommuniziert die Haut mit dem zentralen Nervensystem und umgekehrt. Diese Achse erklärt u. a., warum starke emotionale Zustände sichtbare Hautreaktionen auslösen können (Erröten). Sie erklärt auch, warum chronischer Stress die Wundheilung verlangsamt oder die Anfälligkeit für Hautinfektionen erhöht: Stresshormone beeinflussen die Funktion von Langerhans-Zellen, T-Lymphozyten, Mastzellen und anderen immunologischen Akteuren in der Haut [6].
Die Haut reagiert auf den Klimawandel nicht isoliert, sondern eingebettet in ein biopsychosoziales Gefüge.
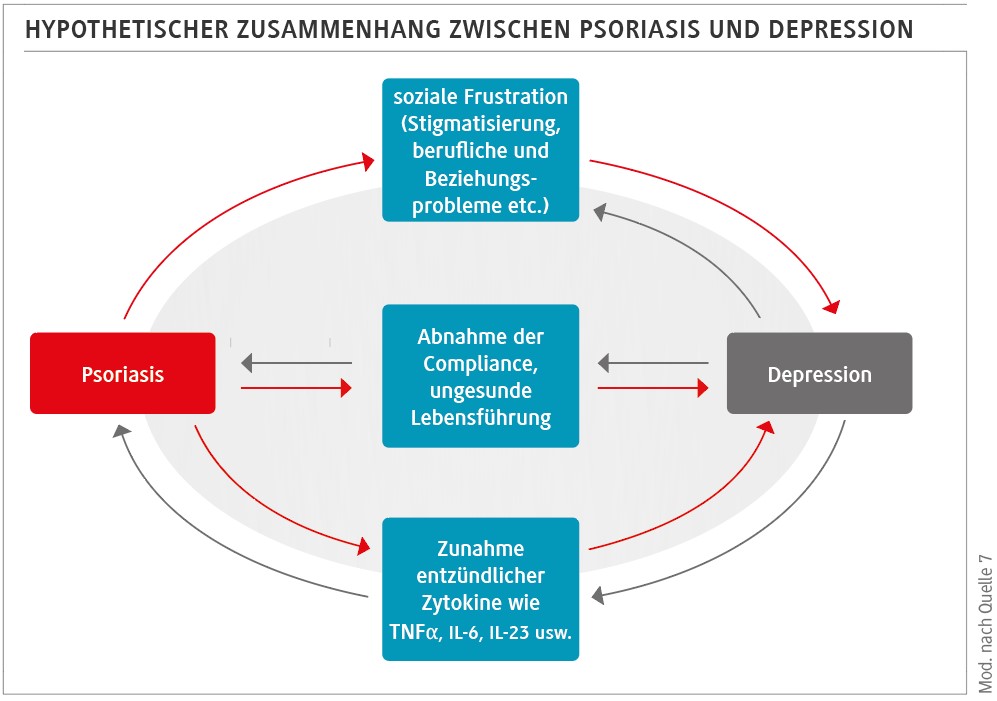
Klinisch zeigt sich dieses Zusammenspiel in einer erhöhten Exazerbationsneigung bei chronisch-entzündlichen Dermatosen wie Psoriasis, atopischer Dermatitis oder Rosazea. Hitze, Schweißbildung und Luftschadstoffe verstärken oxidative Prozesse und verändern das kutane Mikrobiom, während psychische Belastungen die Schwelle für Entzündungsreaktionen weiter senken. Die Haut reagiert auf den Klimawandel nicht isoliert, sondern eingebettet in ein komplexes biopsychosoziales Gefüge (Abb.) [7].
Besonders relevant ist dieser Zusammenhang bei klimabedingt verstärktem Pruritus. Hitzestress und gestörter Schlaf senken die Juckreizschwelle, psychische Anspannung verstärkt die Wahrnehmung der Symptome. Das resultierende Kratzverhalten fördert wiederum inflammatorische Prozesse und verschlechtert die Hautbarriere – ein Kreislauf, der unter extremen Umweltbedingungen zunehmend an Bedeutung gewinnt.
Auch therapeutisch stellen klimabedingte Hautveränderungen neue Anforderungen. Neben dem Schutz vor UV-Strahlung und Hitze gewinnt die Berücksichtigung stressassoziierter Faktoren an Relevanz. Psychische Belastungen können die Therapietreue beeinträchtigen und den Behandlungserfolg limitieren, insbesondere bei chronischen Erkrankungen mit hohem Leidensdruck.
Biopsychosoziale Wechselwirkungen in der Klimakrise
Vor dem Hintergrund des oben Beschriebenen wird deutlich, dass die Folgen des Klimawandels auf die Haut ganzheitlich betrachtet werden müssen. Physikalische Umweltfaktoren und psychosoziale Faktoren greifen ineinander. In der Folge von Klimakatastrophen treten vermehrt Hautsymptome – so kommt es bei evakuierten Personen unter hohem Stress zu gehäuftem Auftreten von Juckreiz-Schüben und Stressdermatosen [3]. Diese indirekten Effekte können die direkten Klimaschäden an der Haut noch verstärken [2].
Hinzu kommt, dass die gesellschaftlichen und sozialen Bedingungen mitentscheiden, wie stark die Haut unter dem Klimawandel leidet. So haben sozioökonomisch benachteiligte Gruppen oft ein höheres Risiko: Wer etwa in dicht besiedelten städtischen Hitzeinseln ohne Klimaanlage lebt, ist einer größeren Hitzebelastung ausgesetzt; wer in Regionen mit hoher Luftverschmutzung wohnt, hat mehr Schadstoffkontakt; wer wenig Zugang zu sauberem Wasser und Hygiene hat, erkrankt nach Extremereignissen häufiger an Hautinfektionen. Gleichzeitig verfügen sozial schwächere Gemeinschaften oft über weniger Ressourcen, um mit den psychischen Belastungen der Klimakrise umzugehen (z. B. geringerer Zugang zu psychologischer Betreuung) [2,4].
Angesichts dieser komplexen Verzahnung plädieren Experten für einen integrativen Ansatz in Medizin und Dermatologie. Es wird ein biopsychosoziales Modell vorgeschlagen, das um die Komponente Umwelt/Klima erweitert wird [1]. Dieser Ansatz fordert, dass Dermatologen und Dermatologinnen sowie andere Fachärzte und -ärztinnen die Klimakrise als Gesundheitsfaktor anerkennen. In der Praxis bedeutet das: Bei der Anamnese und Therapie sollten klimarelevante Fragen mitbedacht werden („Gab es in letzter Zeit ein Extremwetter, das Ihre Beschwerden beeinflusst hat?“, „Belasten Sie Sorgen über Klimathemen?“). Zudem sollte bei Bedarf interdisziplinär zusammengearbeitet werden.

Der Klimawandel wirkt als multipler Verstärker dermatologischer Erkrankungen. Die Psyche fungiert dabei als vermittelnder Faktor zwischen Umweltbelastung und entzündlicher Hautreaktion. Für die dermatologische Praxis bedeutet dies, klimabedingte Hautveränderungen nicht isoliert zu betrachten, sondern psychodermatologische Zusammenhänge als integralen Bestandteil der Pathophysiologie zu berücksichtigen.

Bildnachweis: privat