

Veränderte Freizeitgewohnheiten, zunehmender Massentourismus, das Aufsuchen immer entlegenerer Ziele, aber auch der sorglose Umgang mit streunenden pelztragenden Tieren sind für die Zunahme zoophiler Dermatophytosen verantwortlich. Eine mykologische Reise vom Mittelmeerraum über den Nahen Osten nach Asien.
Dermatomykosen zählen zu den häufigsten Infektionskrankheiten unserer Zeit. Abhängig von Altersstruktur, sozioökonomischen Gegebenheiten, klimatischen Bedingungen und der variierenden Nähe von Mensch und Tier bestehen regionale und globale Unterschiede in Verteilung und Häufigkeit der Pilzspezies und den entsprechenden Infektionen. Im Gegensatz zu den meisten anthropophilen Mykosen (z. B. Fußpilz) zeigen zoophile Dermatophytosen meist akute, hochentzündliche Verläufe mit überwiegender Manifestation als Tinea (T.) corporis, T. faciei und T. capitis. Microsporum (M.) canis, Trichophyton (T.) mentagrophytes und T. verrucosum gelten als die gegenwärtig wichtigsten Erreger. Die Synonyme „Katzenpilz“, „Meerschweinchenpilz“ und „Kälber-“ bzw. „Kamelflechte“ nennen die typischen Konstellationen der Mykosen, die v. a. bei Kindern nach innigem Kontakt mit infizierten, klinisch nahezu asymptomatischen Haus- oder Nutztieren oft als „Kuscheltierdermatose“ auftreten.
Der Mittelmeerraum
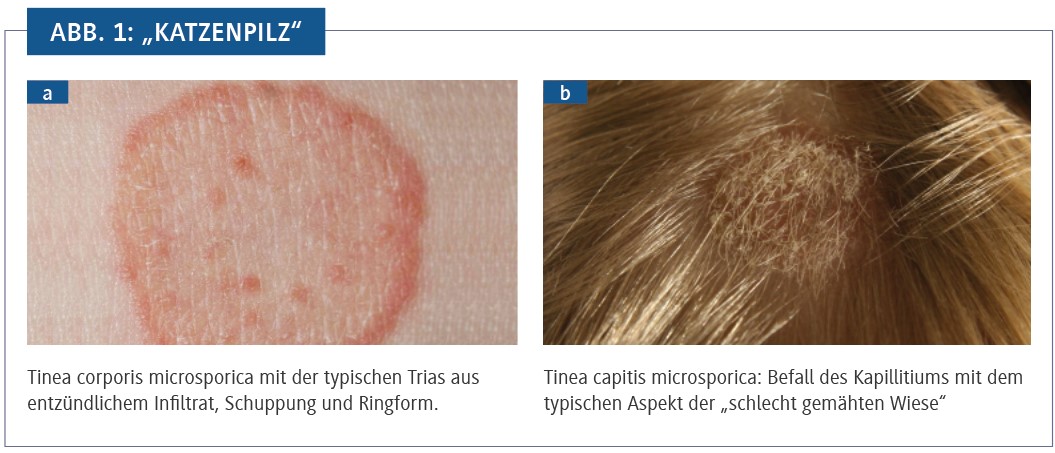
Der Mittelmeerraum zählt zu den beliebtesten und häufigsten Urlaubszielen der Deutschen. Die mediterranen Endemiegebiete Westeuropas, v. a. Italien, Griechenland und die Türkei, stellen gleichzeitig auch die wichtigsten Infektionsquellen für den „Katzenpilz“ dar. Entgegen der lateinischen Bezeichnung M. canis sind die Hauptüberträger streunende Katzen, die im Urlaub nur allzu gern gestreichelt werden. Aber auch Hunde können Träger von M. canis sein, v. a. in Südamerika. Nach Hautkontakt von Tier zu Mensch entwickeln sich meist multiple, teils exanthematisch aufgestreute, kreisrunde, erythrosquamöse Plaques mit atrophischem Zentrum und entzündlicher Randbetonung (Abb. 1a). Bei Kleinkindern ist oft der behaarte Kopf befallen (Tinea capitis microsporica) mit ektotrichem Befall des Haarschaftes und knapp über der Kopfhaut abgebrochenen Haaren. Die rundlichen schuppenden Areale ähneln einer „schlecht gemähten Wiese“ (Abb. 1b). Die mykologische Diagnostik weist das gelbleuchtende Kulturwachstum bei Raumtemperatur und die mikroskopischen Charakteristika des Erregers nach. Unbehandelt ist die Pilzinfektion weiter progredient. Die hochkontagiöse Mikrosporie wird sehr leicht von Mensch zu Mensch übertragen, sodass in aller Regel mehrere Familienmitglieder betroffen sind. Problematisch ist, dass die kontaminierten Tiere äußerlich vollkommen unversehrt erscheinen. Eine besondere Endemieregion stellen Italien und besonders der Großraum Florenz dar.
Osteuropa und Südosteuropa
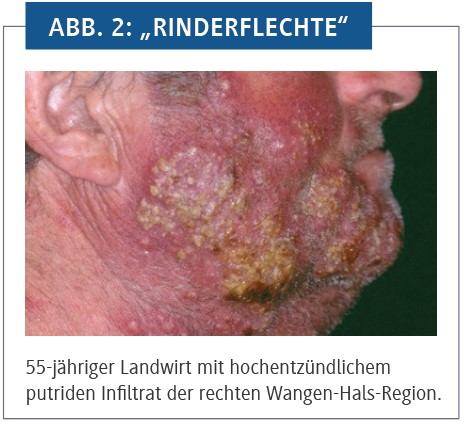
Bei Reisen in ländliche Gebiete mit traditionell hohem Anteil an Landwirtschaft sollte man besonders achtsam sein. Die durch T. verrucosum hervorgerufene „Kälberflechte“, eine Pilzinfektion bei Nutztieren, v. a. Rindern, beginnt im Regelfall am Maul („Maulgrind“) und wird als Zoonose auf den Menschen übertragen. In Deutschland wurden die Erkrankungsfälle bei Tieren und dadurch auch beim Menschen durch Impfprogramme deutlich reduziert, in Norwegen gelten die Bestände sogar als saniert. In Südosteuropa allerdings gelten alle Bestände als befallen, eine Ansteckung ist dort leicht möglich. Im Unterschied zu anderen Dermatophyten kann T. verrucosum auch bei 36 °C gedeihen – und somit tiefer in die Haut vordringen und entsprechend stärkere Schäden hervorrufen. Im Bereich des Hautkontaktes bilden sich heftig entzündliche, schmerzhafte Knoten und Plaques sowie zunehmend Pusteln und Furunkel mit Eiterabsonderung aus den Haarfollikeln. Besondere Prädilektionsstellen sind der behaarte Kopf und die Bartregion. Dieser Haarbefallstyp mit Beteiligung der gesamten Haarwurzel, „Kerion Celsi“ genannt, führt unbehandelt bei längerem Bestand zur narbigen Defektheilung (Abb. 2). Die erkrankten Rinder sind an Felldefekten erkennbar. In Deutschland ist die Rindertrichophytie eine anerkannte Berufskrankheit – die in der DDR bestehende Meldepflicht existiert leider nicht mehr. Auch Pferde können Dermatophyten übertragen (T. equinum). Dieser ist jedoch verhältnismäßig selten und wird nur sehr selten auf Menschen übertragen.
Mittlerer und Naher Osten (Ägypten)
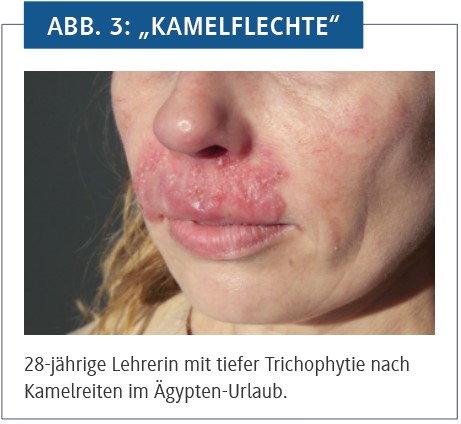
Nur wenige Flugstunden entfernt kann T. verrucosum als Erreger der Kamelflechte gefährlich werden. Die Tiere zeigen bei schwerem Befall ein löcheriges Fell. Da Ritte auf Kamelen oder Dromedaren im Urlaub sehr beliebt sind, ist die „Kamelflechte“ eine durchaus häufige Urlaubsmykose. Zumeist entwickelt sich das volle Krankheitsbild erst nach Rückkehr und oft bleibt die eigentliche Ursache lange unerkannt (Abb. 3). Ein weiterer, gelegentlich von Kamelen isolierter Dermatophyt ist T. quinckeanum, der Erreger des „Mäusefavus“, dessen Hauptwirt Mäuse sind. Inzwischen steigen die Zahlen dieser Infektion in Deutschland merklich an, der Erreger erlebt eine regelrechte Renaissance. Erklärbar ist dies mit Importen von Zuchtmäusen und zunehmender Beliebtheit von exotischen Mäusen als Kuscheltiere.
Asien
In Zentralasien, aber auch im Iran, in Ägypten und in Spanien ist der „Mäusefavus“ endemisch. Typische Vektoren sind Mäuse und Ratten sowie Hunde und Katzen, die sie jagen. Während die betroffenen Tiere asymptomatisch bleiben, entwickelt der infizierte Mensch heftige entzündliche Hautläsionen. Tinea corporis und capitis sind die typischen Manifestationen.
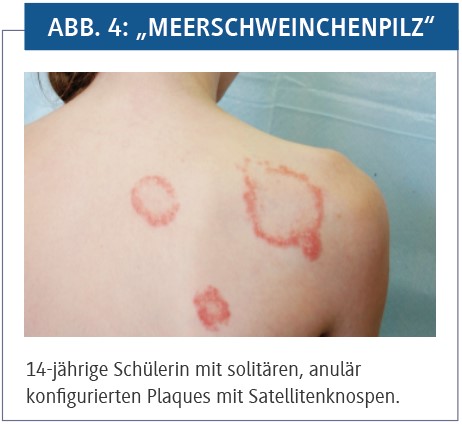
In Asien sind Meerschweinchen als Haus- wie auch Nutztiere weitverbreitet, besonders in Japan kommt es zu mannigfaltigen Kontakten in speziellen Streichel-Zoos und -Cafés. Dominierender Erreger des „Meerschweinchenpilzes“ in Asien ist T. benhamiae luteum, der inzwischen auch in Westeuropa vorherrscht und den traditionellen T. mentagrophytes var. granulosum abgelöst hat.
Als Haarbefallstyp „Kerion Celsi“ bewirkt der „Meerschweinchenpilz“ ebenfalls eine tiefe Trichophytie und führt unbehandelt bei längerem Bestand zu narbigen Hautresiduen und narbiger Alopezie (Abb. 4).
Südamerika
In Mittel- und Südamerika rangiert die Mikrosporie weiterhin an erster Stelle bei den zoophilen Mykosen. Allerdings wird der Erreger hier nicht nur durch Katzen, sondern viel öfter durch Hunde übertragen. Im Gegensatz dazu werden in den USA und Kanada die meisten Fälle von Tinea corporis und capitis durch den anthropophilen Dermatophyten T. tonsurans, auch bekannt als „Ringerpilz“, verursacht und v. a. über den Kampfsport weitergegeben. Die hohe Befallsrate in amerikanischen Ringerteams prägte den Begriff „Tinea corporis gladiatorum“. Obwohl M. canis weltweit verbreitet ist, sind Infektionen in südlichen Ländern durch die hohe Prävalenz bei streunenden Tieren häufiger – direkter Körperkontakt sollte vermieden werden.
Diagnostik und Therapie der zoophilen Dermatophytosen
Da Dermatophytosen generell kaum zur Selbstheilung neigen, und speziell zoophile Mykosen bei längerem Bestand ein hohes Risiko für Defektheilung tragen, ist die adäquate und rechtzeitige Therapie entscheidend. Die Kenntnis des Erregers, im günstigsten Fall durch seinen mikrobiologischen Nachweis in Mikroskopie und Kultur, ist Voraussetzung für eine effektive Behandlung. Entscheidend für die Vermeidung falsch negativer Resultate ist dabei die adäquate Materialgewinnung in Form von Hautspänen und Haarepilation mitsamt Wurzel. Die Anzucht erfolgt bei Zimmertemperatur auf Selektivnährmedien. Die differenzierende Mikroskopie der Reinkultur lässt den Pilz eindeutig zuordnen. Inzwischen ist auch die PCR für die Dermatophytendiagnostik verfügbar, die den oft Wochen dauernden Prozess der klassischen Diagnostik auf wenige Tage abkürzen kann.
Für die Therapie von Dermatomykosen stehen sowohl topische als auch systemische Antimykotika zur Verfügung. Grundsätzlich besteht bei Tinea capitis, Tinea faciei sowie großflächigem und multilokulärem Befall die Indikation zur systemischen antimykotischen Therapie. Dabei ist Terbinafin der Wirkstoff der ersten Wahl. In einer Dosierung von 250 mg/d p. o. reicht in aller Regel eine 2- bis 6-wöchige Behandlung zur Abheilung. Ausnahme ist die Behandlung der Mikrosporie, insbesondere der Tinea capitis microsporica. Hier ist Terbinafin nicht effektiv. Itraconazol ist der zu favorisierende Wirkstoff; alternativ kann Fluconazol angewendet werden. Zumeist sind längere Behandlungsintervalle, bei Tinea capitis bis zu 8 Wochen, erforderlich. Die beiden Systemantimykotika sind auch in peroral-flüssiger Form verfügbar. Bei der Therapie von Kleinkindern sollte auf den immer noch unklaren Zulassungsstatus der Systemantimykotika hingewiesen werden.
Immer müssen Diagnosesicherheit, Verträglichkeit, Kontraindikationen und mögliche Arzneimittelinteraktionen vor Beginn einer Systemtherapie sorgfältig abgewogen und eine etwaige Resistenzsituation bedacht werden. Vor diesem Hintergrund sollte insbesondere die effektive Nutzung verfügbarer antimykotischer Lokaltherapeutika wie Miconazol, Terbinafin, Ciclopiroxolamin und Amorolfin angestrebt werden. In der topischen Behandlung gerade der hochentzündlichen zoophilen Hautpilzinfektionen erlebt die kombinierte Anwendung von Antimykotika und Steroiden (z. B. Miconazol und Flupredniden) inzwischen eine neue wissenschaftliche Bewertung. Das Steroid sorgt einerseits für das schnelle Abklingen der unterschiedlich stark ausgeprägten, subjektiv belastenden Symptomatik aus Juckreiz, Rötung und Schwellung. Durch die Reduktion von Ödem und Hyperämie penetriert andererseits der antimykotische Wirkstoff effektiver und mit länger anhaltendem Depoteffekt. Miconazol ist nicht nur ein Breitspektrumantimykotikum, sondern hat auch eine starke antibiotische Wirkung gegen grampositive Bakterien, wie in In-vitro-Studien gezeigt werden konnte. Beachtlich ist hier insbesondere die große therapeutische Breite. Der in der Creme erreichte Wirkspiegel von Miconazol liegt etwa 20 000-fach höher als die erforderliche minimale Hemmkonzentration, also die Konzentration, die minimal erforderlich wäre, um 90 % des Keimkollektivs zu eliminieren (MHK 90). Daher kann die Fixkombination aus Miconazol und Flupredniden in der initialen kalkulierten Therapie auch im Sinne eines polypragmatischen Behandlungsansatzes noch vor Eintreffen der diagnosesichernden mikrobiologischen Befunde sinnvoll eingesetzt werden – mit gleichzeitiger Wirksamkeit gegen differenzialdiagnostisch mögliche bakteriell infizierte Ekzeme oder ekzematisierte Pyodermien.

Zoophile Dermatophytosen sind weltweit verbreitet und entstammen durchaus auch einheimischen Erregerreservoiren. In bestimmten Regionen aber ist das Ansteckungsrisiko aufgrund der höheren Zahl an kontaminierten oder infizierten Tieren höher. Bei direktem Hautkontakt mit den oft asymptomatischen Tieren besteht ein hohes Ansteckungsrisiko. Bei Verdacht auf eine zoophile Mykose sollte umgehend die initiale lokale Therapie erfolgen, am besten mit einer antimykotisch-antiinflammatorischen Wirkstoffkombination. Nachgewiesene zoophile Dermatophytosen mit großflächiger Ausbreitung und jeglicher Befall des behaarten Kopfes erfordern immer eine antimykotische Systemtherapie.
Der Experte

Dr. med. Viktor Alexander Czaika
Facharzt für Dermatologie,
Venerologie und Innere Medizin
Bruno-Bügel-Weg 16
12439 Berlin
Literatur beim Experten
Bildnachweis: privat