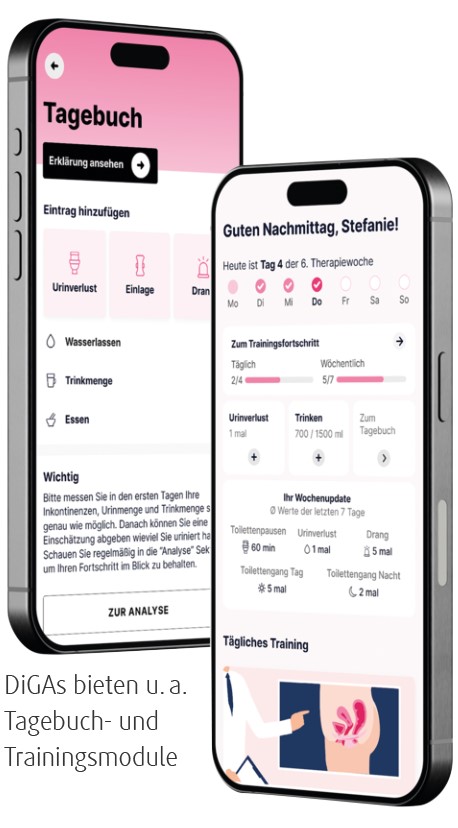
Digitale Tools gewinnen in der konservativen Behandlung von Beckenbodenbeschwerden an Relevanz – insbesondere dort, wo Therapieadhärenz, korrekte Ausführung und Zugang limitierend sind. Unsere Übersicht spannt den Bogen von Inkontinenz bis Vaginismus.
Für Dyspareunie, Belastungs-/Mischinkontinenz sowie unspezifische Beckenbodendysfunktionen lassen sich digitale Interventionen in 3 Funktionsgruppen einteilen:
App-gestütztes PFMT
PFMT ist first-line bei Stressharninkontinenz; der klinische Effekt hängt jedoch stark von Lernkurve und Persistenz ab. Mobile Apps adressieren Barrieren (Vergessen, fehlende Struktur, geringe Selbstwirksamkeit) durch Reminder, Trainingspläne, Visualisierung der Kontraktion und Symptom-Tracking. In einem RCT führte eine App-geleitete PFMT-Intervention gegenüber papierbasierter Anleitung zu stärkeren Verbesserungen von Speicherbeschwerden und Lebensqualität (u. a. QUID, I-QOL) [1]. Frühere RCT-Daten zeigen zudem eine höhere Übungsadhärenz unter App-Nutzung bei vergleichbaren Symptomverbesserungen [2]. Weitere RCTs bestätigen, dass App-basierte Programme über 8–12 Wochen Symptomlast und Lebensqualität verbessern und die Adhärenz stabilisieren können [3,4]. Für Schwangerschaft/Peripartum liegen multizentrische pragmatische RCT-Daten vor, die eine Reduktion der Inkontinenzsymptomschwere nach 12 Wochen App-Self-Management sowie anhaltende Effekte postpartal zeigen [5].
Praktisch sind Apps besonders geeignet bei milder bis moderater Belastungs-/Mischinkontinenz, wenn die korrekte Kontraktion initial gesichert ist (z. B. einmalige Instruktion/Untersuchung) und ein standardisiertes Outcome-Monitoring (ICIQ-UI-SF, Blasentagebuch) erfolgt. Grenzen bestehen bei ausgeprägtem Deszensus, neurogenen Störungen oder fehlender digitaler Kompetenz.
Geräte, die Kontraktionsmuster erfassen (z. B. vaginale Druck-/EMG-Sensoren) und Feedback in Echtzeit liefern, können motorisches Lernen (Timing, Relaxation, Ausdauer) unterstützen und kompensatorische Muster sichtbar machen. RCT-Daten mit App-gekoppelten PFMT-Programmen zeigen konsistent eine Steigerung der Übungsadhärenz, während objektive Endpunkte (z. B. Pad-Test) nicht immer signifikant differieren – ein Hinweis, dass Digital-Tools häufig als Coaching-Verstärker wirken [3]. Bei hypertonem Beckenboden (assoziiert mit Dyspareunie) ist ein Feedback, das auch Relaxations-/Down-Training abbildet, essenziell.
Digitale Interventionen bei Dyspareunie
Dyspareunie ist häufig multifaktoriell (muskuläre Hypertonie, Angstvermeidung, zentrale Sensitivierung). Digitale psychologische Therapien adressieren u. a. Katastrophisieren, Scham und Vermeidung. Eine internetbasierte Acceptance-and-Commitment-Therapy (ACT) mit wertebasierter Exposition führte bei provokierter Vestibulodynie in einem RCT zu moderaten Effekten auf sexuelle Funktion und sexuellen Distress; Effekte blieben bis 1 Jahr erhalten [6]. Für vaginale Penetrationsprobleme zeigte ein internetbasiertes, angeleitetes Selbsthilfeprogramm in einer randomisierten Pilotstudie Verbesserungen relevanter sexualmedizinischer Outcomes [7]. Entscheidend ist die Integration mit somatischer Diagnostik (z. B. Ausschluss Infektion/Dermatose/Atrophie) und Beckenbodenbefund.
DiGA: Qualität und Sicherheit
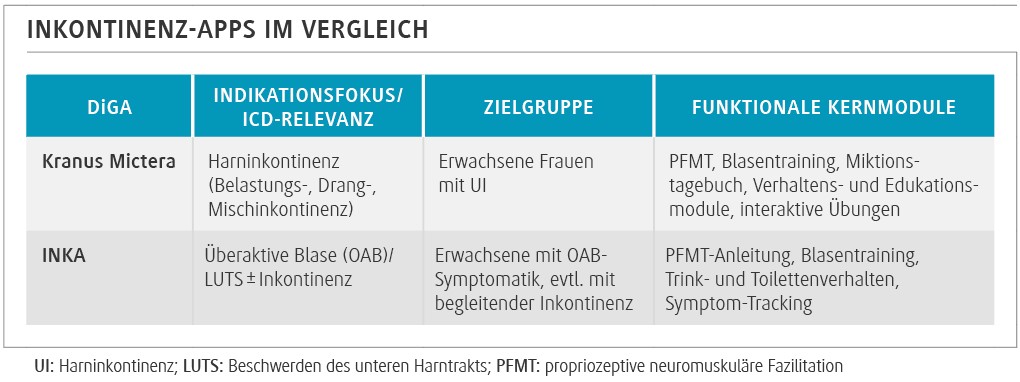
Der Markt ist heterogen. Eine strukturierte Bewertung von PFMT-Apps per Mobile App Rating Scale (MARS) zeigte, dass nur ein Teil der Anwendungen hohe inhaltliche Qualität, Transparenz und nutzerfreundliche Trainingslogik aufweist; Datenschutz- und Evidenzangaben waren häufig unvollständig [8]. In Deutschland gibt es 3 Apps, die als DiGA zertifiziert sind und so diesen Kriterien sicher entsprechen: Kranus Mictera [9] und INKA bei Inkontinenz, Hello Better Vaginismus Plus bei Vaginismus und Dyspareunie.