
Zu den besonderen diagnostischen Herausforderungen in der Dermatologie gehören fieberhafte Exantheme bei Reiserückkehrenden. Ursächlich können arbovirale Infektionen durch Chikungunya-, Dengue- oder Zika-Virus sein, aber auch Bakterien wie etwa Rickettsien. Klimawandel und Globalisierung verschärfen die Problematik.
Tritt bei Reiserückkehrenden die Kombination aus Exanthem und Fieber auf, ist dies in der dermatologischen Praxis ein sensibles Warnsignal, das eine differenzierte infektiologische Abklärung erfordert. In Europa dominieren zwar derzeit noch harmlose Ursachen wie Arzneimittel- oder Virusexantheme, doch bedingt durch den Klimawandel und eine Zunahme der internationalen Reisetätigkeit nehmen tropische Infektionen immer weiter zu – auch in nicht endemischen Regionen. Ein gutes Beispiel hierfür ist Südeuropa, das neben Regionen in Subsahara-Afrika, Süd- und Mittelamerika sowie Südostasien zunehmend davon betroffen ist. Auch in Deutschland wurden in den vergangenen Jahren autochthone Fälle von West-Nil- und Dengue-Fieber dokumentiert. Das Robert Koch-Institut (RKI) bringt diese Entwicklung mit der Ausbreitung verschiedener vektorkompetenter Mücken wie Aedes albopictus in Verbindung [1].
Übertragung, Epidemiologie und Pathogenese der Arboviren
Die Gruppe der Arboviren (Arthropod-borne viruses) besteht aus einer großen Anzahl an humanpathogenen RNA-Viren, deren Übertragung durch blutsaugende Arthropoden – zumeist Zecken oder Stechmücken – erfolgt. Von besonderer dermatologischer Relevanz sind folgende Vertreter: Zika-, Chikungunya- und Dengue-Viren. Infektionen mit ihnen zeichnen sich durch ein breites klinisches Spektrum aus: Asymptomatische Verläufe sind ebenso möglich wie unspezifische febrile Symptome oder im Extremfall schwere neurologische und/oder hämorrhagische Komplikationen. Dermatologisch imponieren typischerweise makulopapulöse Exantheme, gelegentlich mit Pruritus oder petechialer Komponente – meist nicht spezifisch, aber in Verbindung mit Reiseanamnese und Allgemeinsymptomatik diagnostisch richtungsweisend [2].
Als Überträger fungieren regelmäßig infizierte Aedes-Mücken. Infolge immer milderer Winter dehnt sich das Verbreitungsgebiet dieser Insekten zunehmend nach Norden aus. Bereits in mehreren Regionen Deutschlands wurden Tigermücken wie Aedes albopictus nachgewiesen und dokumentiert [3]. Bei einer Inkubationszeit von zumeist 3–7 Tagen und kurzer Virämiephase ist der richtige Zeitpunkt der Diagnostik entscheidend.
Dengue-Fieber: Von Fieberphase bis hämorrhagisches Syndrom
Eine der weltweit häufigsten Ursachen für fieberhafte Erkrankungen nach Reisen in tropische Gebiete stellt das Dengue-Virus (DENV) dar. Typisch für solche Infektionen ist ein Verlauf in 3 klinischen Phasen: einer febrilen Phase mit hohem Fieber, Arthralgien und makulopapulösem Exanthem („white islands in a sea of red“), einer kritischen Phase mit erhöhter kapillarer Permeabilität und potenziell hämorrhagischen Komplikationen sowie einer Erholungsphase mit rascher Besserung [4].
Entscheidend ist eine frühzeitige Diagnostik per NS1-Antigen-Test oder via PCR während der Virämie-Phase. Erfolgt die Diagnostik in späteren Stadien, kommt der Serologie mit IgG- und IgM-Nachweis eine wegweisende Bedeutung zu. Histologisch zeigen sich keine spezifischen Veränderungen, in dendritischen Zellen kann das Virus allerdings immunhistochemisch detektiert werden. Selten, aber prognostisch relevant, sind Komplikationen wie Myokarditis, Enzephalitis oder Hepatitis. Präventiv besteht unter bestimmten Voraussetzungen die Möglichkeit der Impfung (s. Infokasten).

Chikungunya und Zika: Exantheme mit systemischer Sprengkraft
Chikungunya-Viren (CHIKV) gehören zur Familie der Togaviren und verursachen neben Fieber typischerweise ein makulopapulöses Exanthem sowie starke Arthromyalgien. Exazerbationen von Melasma oder postinfektiöse Hyperpigmentierungen sind besonders auffällig. Die Diagnose erfolgt analog zu Dengue mittels PCR oder ELISA (IgM-Nachweis) [5]. Die Erkrankung ist in der Regel selbstlimitierend, nur selten kommt es zu Komplikationen wie Hepatitis, neurologischen Syndromen oder Myokarditis.
Zika-Virus-Infektionen (ZIKV), ebenfalls zu den Flaviviren gehörend, imponieren dermatologisch zumeist durch ein makuläres, juckendes Exanthem, kombiniert mit Arthralgien, Fieber und Konjunktivitis. Obwohl im Verlauf meist mild, steht Zika insbesondere wegen der teratogenen Komplikationen im Fokus des medizinischen Interesses. Kommt es während einer Schwangerschaft zu einer Infektion, können Mikrozephalie und weitere fetale ZNS-Schäden die Folge sein [6]. Diagnostisch sind PCR (aus Serum, Urin, Speichel) sowie serologische Verfahren relevant. Ein zugelassener Impfstoff existiert aktuell nicht, allerdings befinden sich mehrere Kandidaten in der Entwicklung [7].
Fleckfieberartige Exantheme durch bakterielle Vektoren: Rickettsiosen
Nicht nur Viren spielen eine wichtige Rolle bei den Differenzialdiagnosen reiseassoziierter Exantheme. Auch bakterielle Infektionen, hier insbesondere Rickettsiosen, sind von hoher klinischer Relevanz. Rickettsien sind intrazelluläre, gramnegative Bakterien, die hauptsächlich durch Flöhe, Milben und Zecken übertragen werden. Zu den Verbreitungsgebieten gehören Teile Asiens, Mittel- und Südamerikas sowie Subsahara-Afrikas.
Ein petechiales oder makulopapulöses Exanthem, begleitet von Myalgien, Kopfschmerzen und Fieber sind das typische klinische Erscheinungsbild dieser Erkrankungen. Ganz typisch ist zudem das „Eschar”, eine nekrotische Primärstelle an der Bisswunde. Unbehandelt können die Folgen durchaus sehr kritisch sein: Es kann zu systemischen Komplikationen wie Enzephalitiden, Pneumonien und Multiorganversagen kommen [8].
Die Diagnostik erfolgt in frühen Stadien mittels PCR aus dem Biopsat des Eschars, zu späterem Zeitpunkt mittels eines serologischen Verfahrens im Sinne eines Immunfluoreszenztests. Therapeutisch ist Doxycyclin das Mittel der Wahl, eine frühzeitige Behandlung führt meist zu schneller Besserung. Aufgrund der großen Verwechslungsgefahr mit Arzneimittelexanthemen sind Rickettsiosen in der dermatologischen Praxis jedoch oft unterdiagnostiziert.
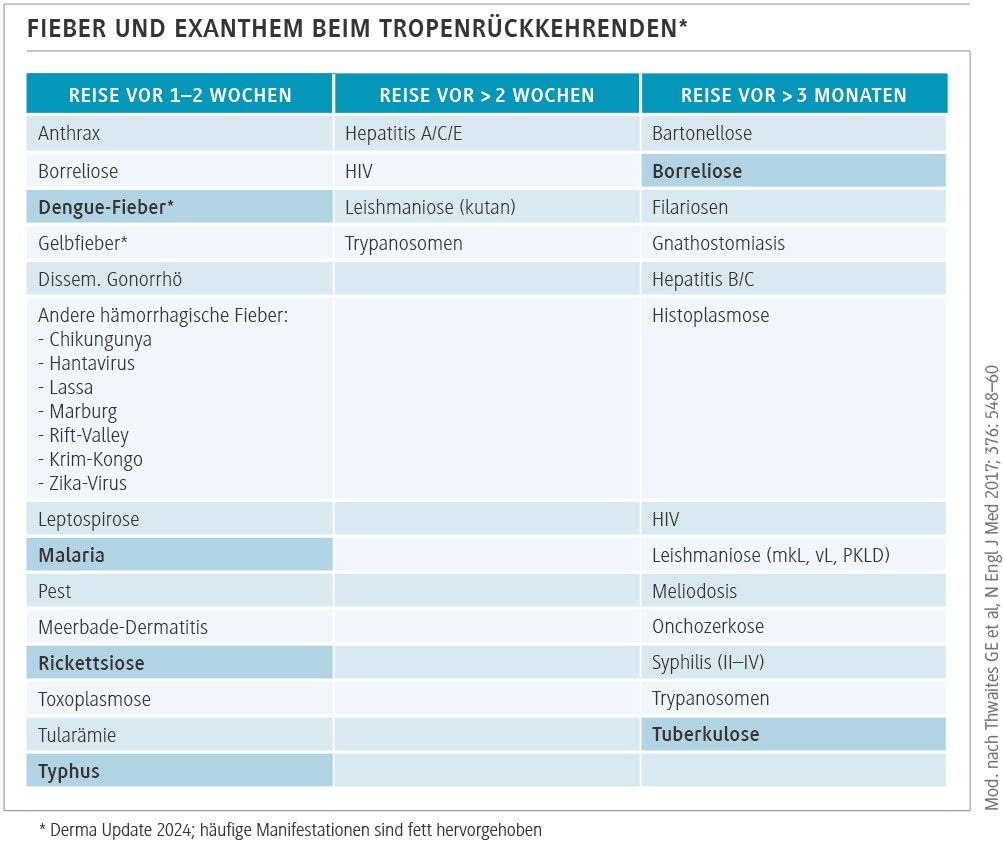
Diagnostik und Differenzialdiagnosen
Die Diagnostik reiseassoziierter Exantheme sollte sich stets an Reiseanamnese, klinischem Bild und Zeitfenster seit Symptombeginn orientieren (Tab.). In der frühen Phase weisen PCR-Tests zuverlässig bakterielle oder virale Erreger nach, während Serologien mit zunehmender Krankheitsdauer an Bedeutung gewinnen. Da viele Symptome unspezifisch sind, sollten auch klassische Differenzialdiagnosen in Betracht gezogen werden. Zu nennen sind hier insbesondere: bakterielle Infektionen wie Typhus oder Syphilis, Zytomegalievirus (CMV), Parvovirus B19, Epstein-Barr-Virus, parasitäre Erkrankungen (z. B. Malaria), nicht infektiöse Ursachen (z. B. Vaskulitiden, Arzneimittelreaktionen, Kollagenosen).
Dermatologinnen und Dermatologen können durch gezielte Hautbefundung, insbesondere bei Vorliegen eines Exanthems mit Fieber, zur frühzeitigen Weichenstellung beitragen. Zudem kann die gezielte Abstrichentnahme oder Biopsie bei unklaren Hautveränderungen entscheidend sein.
Therapie und Präventionsmöglichkeiten
Die Behandlung von arboviralen Erkrankungen beschränkt sich in Ermangelung einer spezifischen antiviralen Therapie meist auf symptomatische Maßnahmen – inklusive Fiebersenkung, Flüssigkeitssubstitution und ggf. Analgesie. Aufgrund des erhöhten Blutungsrisikos bei Verdacht auf eine Infektion mit dem Dengue-Virus sollte auf eine Verabreichung von Acetylsalicylsäure (ASS) verzichtet werden. Bei schweren Verläufen kann eine stationäre Überwachung erforderlich sein.
Anders sieht es bei Rickettsiosen aus: Hier steht mit Doxycyclin ein essenzielles und v. a. effektives Antibiotikum zur Verfügung, um Komplikationen zu verhindern. Hier kann eine rasche Einleitung der Behandlung schon bei klinischem Verdacht, also noch bevor das Ergebnis der Serologie vorliegt, Leben retten.
In der Prävention spielen Aufklärung und Vektorkontrolle eine zentrale Rolle. Hierzu zählen die Verwendung von Moskitonetzen, körperbedeckender Kleidung und Repellentien sowie Programme zur Mückenbekämpfung wie das Wolbachia-Projekt [9]. Auch für die Vermeidung von Zeckenbissen gilt: Expositionsprophylaxe ist der beste Schutz.

Die Kombination von Exanthem und Fieber bei Reiserückkehrenden gilt in der Dermatologie als Warnsignal – können doch virale oder bakterielle Infektionen zugrunde liegen, die zu mitunter schweren systemischen Erkrankungen führen. Das Zusammenspiel aus Reiseanamnese, klinischem Blick und gezielter Labordiagnostik ist hier entscheidend für die richtige Weichenstellung in der Versorgung. Mit steigender globaler Mobilität und klimabedingter Ausbreitung der Vektoren wird das Thema auch für Dermatologen und Dermatologinnen im mitteleuropäischen Raum zunehmend relevant.

Vortrag „Hot Topic: Reisedermatosen” von Prof. Dr. med. Peter Schmid-Grendelmeier (Schweiz), Derma Update 2024
Vortrag „Tropical arboviral infections” von Prof. Dr. med. Arjen Fokko Nikkels (Belgien), EADV-Kongress 2024 in Amsterdam
Bildnachweis: Kurbatova (gettyimages)