
Es lohnt sich, eine Therapie immer wieder zu hinterfragen. So auch bei einem Typ-2-Diabetespatienten mit Adipositas und Fettlebererkrankung, für den Alternativen zur weiteren Insulindosiserhöhung von Vorteil waren. Wie man Menschen in derselben Situation erkennen und behandeln kann, beschreibt die folgende Kasuistik.
Ein 66-jähriger Mann mit Phänotyp Apfelform stellte sich in der diabetologischen Sprechstunde erstmals vor. Er hatte seit 28 Jahren einen Typ-2-Diabetes (T2D). Eine Zeit lang konnte er durch Basismaßnahmen und Metformin (2 × 1 000 mg/d) seinen Blutzucker mit einem HbA1c < 6,5 % gut kontrollieren. Danach stieg der Zucker kontinuierlich an. Deshalb ergänzte der Hausarzt 2 Jahre nach T2D-Diagnose Insulin. Damit ließ sich das HbA1c lange < 7,5 % halten. In den letzten 2 Quartalen aber war es wieder gestiegen und eine weitere Insulindosiserhöhung lehnte der Patient ab. Er hatte in den 20 Jahren davor 30 kg Körpergewicht zugenommen.
Bei der Erstvorstellung lag das HbA1c bei 8,6 %, er wog 130 kg und hatte einen Body-Mass-Index von 35 kg/m². Der Beruf war bewegungsarm. Bis zum 50. Lebensjahr spielte er Handball, nun ging er nur noch am Wochenende spazieren. Die Diabetestherapie:
Im Rahmen seines metabolischen Syndroms wurde eine arterielle Hypertonie und eine gemischte Fettstoffwechselstörung mit Erhöhung der Triglyceride und des LDL sowie erniedrigtem HDL diagnostiziert, sein Non-HDL lag unter Atorvastatin 40 mg bei 116 mg/dl. Die Hypertonie hatte er mit Ramipril 10 mg 1– 0 – 0 plus Indapamid 2,5 mg 1– 0 – 0 im Griff.
Bei der körperlichen Untersuchung war das Herz-Kreislauf-System unauffällig, Blutdruck 130/85 mmHg. Der Bauchumfang war mit 120 cm stark erhöht. Die Waist-to-Hip-Ratio lag mit 1,2 im kritischen Bereich mit hohem kardiovaskulären Risiko, ebenso das Taille-zu-Körpergrößen-Verhältnis von 0,62.
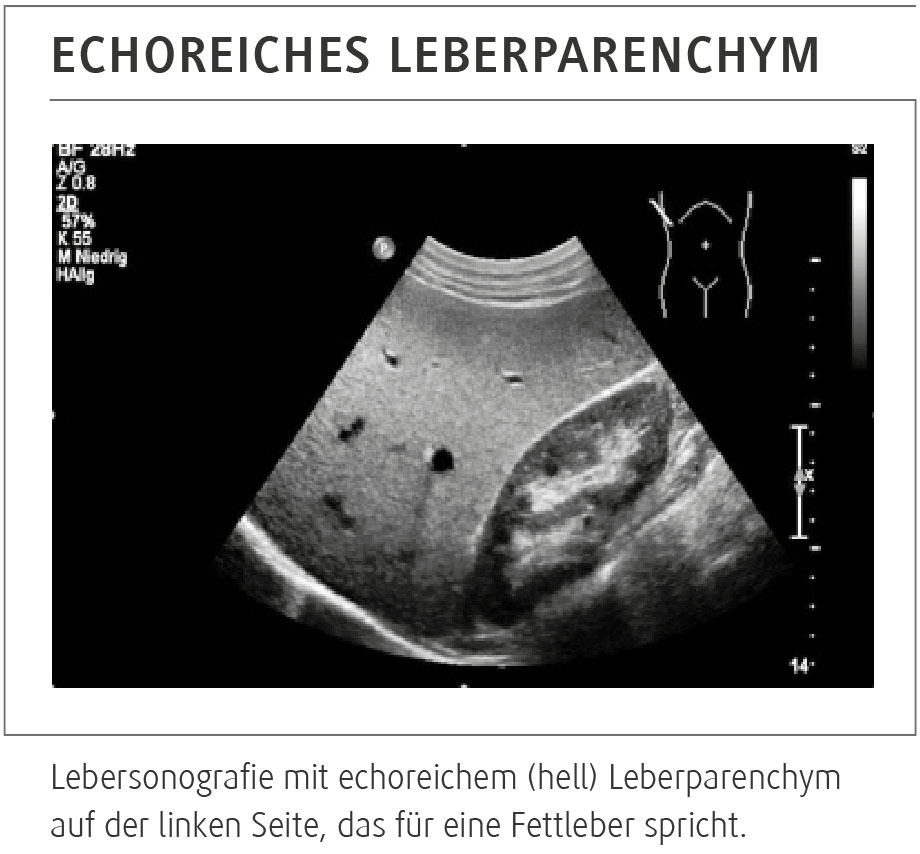
In der Abdomensonografie wurde der Verdacht auf Fettleber bestätigt (Abb.). Die Transaminasewerte waren normal und der Fib-4-Score war nicht erhöht (ein gutes Tool, um das Leberfibroserisiko abzuschätzen, bei vielen Laboren gratis verfügbar). Daher wurde die Diagnose MASLD (metabolische Dysfunktion-assoziierte steatotische Lebererkrankung) gestellt.
Etwa 25 % der MASLD-Erkrankten entwickeln im Verlauf eine MASH (metabolische Dysfunktion-assoziierte Steatohepatitis) mit erhöhtem Fibrose- und Leberzellkarzinom-Risiko [1]. Daher sollte bei MASLD die Körper- und Leberfettmasse reduziert werden.
Noch mehr Insulin hier nicht geeignet
Um zu entscheiden, mit welcher Medikation die Diabetestherapie fortzusetzen ist, wurde die Eigeninsulinsekretion des Patienten über die C-Peptid-Glucose-Ratio (CGR) bestimmt. So kann auf einen Insulinmangel geschlossen werden, der eine Erhöhung der Insulindosis nötig machen würde, bzw. eine Insulinresistenz abgeschätzt werden. Dafür darf der Stoffwechsel nicht entgleist sein, was ab einem HbA1c ≥ 10 % zu erwarten ist. Zu hohe Glucosewerte können einen passageren Funktionsverlust der insulinproduzierenden Zellen auslösen (Betazell-Arrest).
Der Patient kam morgens nüchtern zur Blutentnahme und hatte am Vorabend das Basalinsulin weggelassen, damit es nicht die Produktion des eigenen Insulins unterdrückt. Das Ergebnis offenbarte eine ausreichende eigene Insulinproduktion mit 4,01 ng/ml Serum-C-Peptid, 193 mg/dl Nüchternglucose und einer CGR von 6,88. Die schlechte Glucosestoffwechsellage basierte also auf Insulinresistenz. Deshalb war externes Insulin zu seiner weiteren Behandlung ungeeignet. Es hatte auch zu seiner Gewichtszunahme von 30 kg beigetragen.
Während der Aufklärung wurden mögliche Therapieoptionen besprochen. Dabei stand das Ziel der Gewichtsreduktion um 5 –10 % im Vordergrund. Der Patient entschied sich für die Ernährungsumstellung, die er mit einer Formuladiät (900 kcal) für 7 Tage begann. Basalinsulin wurde auf 20 E halbiert, Mahlzeiteninsulin und Metformin wurden pausiert.
Die Therapie erfolgte nun mit einem GLP-1-Rezeptoragonisten (GLP-1-RA, Semaglutid). Eine Schulung hatte das Ziel einer energiearmen Ernährung mit ausreichend Makro- und Mikronährstoffen. Ich erklärte die Notwendigkeit der Muskelkräftigung, um dem Muskelabbau durch Gewichtsverlust entgegenzuwirken, und stellte ein Rezept für Reha-Sport aus. Da der Patient technikaffin ist, kam eine erstattungsfähige digitale Gesundheitsanwendung (DiGA) zum Einsatz. Mittels Sensor kann er Effekte der Lebensmittel auf den Glucoseverlauf kontrollieren.
Nach Ende der Formuladiät wurde das Metformin wieder angesetzt. Der Patient wog 127 kg und hatte gute Glucosewerte. Nach 4 Wochen wurde die GLP-1-RA-Dosis erhöht. Der Patient brauchte nun nur noch 4– 6 E Mahlzeiten-Insulin. Nach weiteren 6 Monaten lag das Gewicht bei 117 kg und das Basalinsulin konnte abgesetzt werden.
Nun, 5 Jahre nach der Erstvorstellung, wiegt er 119 kg und braucht neben Semaglutid 1 mg 1 × wöchentlich und Metformin keine weitere Diabetestherapie. Das HbA1c liegt bei 6,7 %. Der Bauchumfang sank um 15 cm und auch die antihypertensive Therapie konnte reduziert werden (Indapamid 1,5 mg/d).

Mit den heute verfügbaren Therapien kann vielen Menschen mit Typ-2-Diabetes und Insulintherapie das Leben erleichtert werden. Zu den sinnvollen diagnostischen Maßnahmen gehören dabei die Bestimmung der C-Peptid-Glucose-Ratio und die Lebersonografie.

Die Autorin

Dr. med. Astrid Schmidt-Reinwald
betreibt eine Diabetologische Schwerpunktpraxis in Trier und ist Lehrärztin in der Allgemeinmedizin der Universitätsmedizin Mainz
Bildnachweis: Dr. med. Astrid Schmidt-Reinwald; privat